- my.clevelandclinic.org - Hepatitis Dewasa
- medicinenet.com - Penyakit kuning dewasa (hiperbilirubinemia)
- niddk.nih.gov - Apa itu virus hepatitis?
- medicalnewstoday.com - Semua yang perlu Anda ketahui tentang hepatitis
- solen.sk - Ikterus neonatal, Klaudia Demová, MUDr. Mária Füssiová, MUDr. Monika KovácsováKlinik Neonatologi, FNsP Nové Zámky
- my.clevelandclinic.org - Sindrom Gilbert
Penyakit kuning - gejala yang tidak hanya disebabkan oleh hepatitis. Apa itu dan apa penyebabnya?
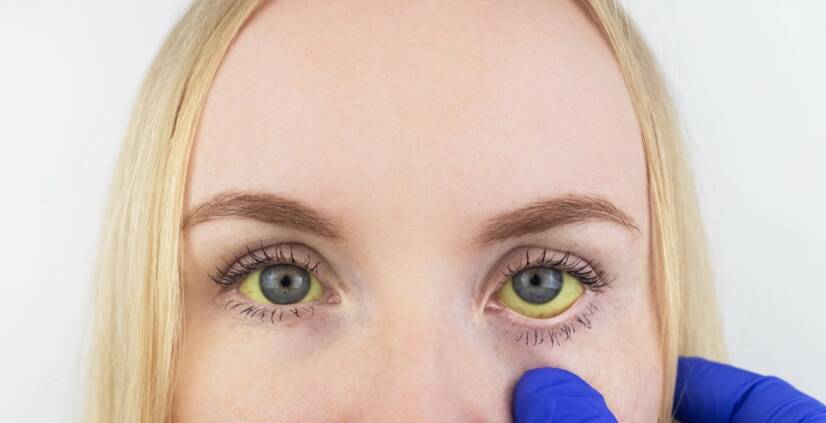
Penyakit kuning (ikterus) adalah perubahan warna kekuningan pada jaringan, yang disebabkan oleh peningkatan konsentrasi bilirubin, zat warna empedu. Peningkatan kecil (subikterus) dapat dilihat pada bagian putih mata dan langit-langit lunak. Penyakit kuning bukanlah suatu penyakit itu sendiri. Penyakit kuning adalah gejala dari suatu penyakit.
Gejala paling umum
- Nyeri otot
- Malaise
- Nyeri di sisi kanan
- Sakit perut
- Sakit kepala
- Nyeri sendi
- Nyeri pada tungkai
- Demam
- Diare
- Tinja dengan darah - darah di dalam tinja
- Gangguan pencernaan
- Mual
- Pembengkakan pada tungkai
- Pulau
- Bangku ringan
- Kulit gatal
- Urine berwarna gelap
- Kelelahan
- Air di dalam perut
- Bagian putih mata berwarna kuning
- Winterreise
- Kulit kekuningan
- Kebingungan
- Pembesaran hati
- Peningkatan suhu tubuh
karakteristik
Penyakit kuning disebabkan oleh peningkatan kadar bilirubin dalam darah, yang disebut hiperbilirubinemia.
Kadar bilirubin normal berkisar antara 2,0-17 mmol/l. Hiperbilirubinemia biasanya dikatakan ada jika kadarnya lebih tinggi dari 20 mmol/l.
Bilirubin adalah produk pemecahan normal dari katabolisme hemoglobin. Hemoglobin adalah komponen hemoglobin, pigmen darah merah, yang terbentuk ketika sel darah merah dihancurkan.
Dalam keadaan normal, bilirubin mengalami konjugasi di dalam hati, yang membuatnya larut dalam air, dan kemudian diekskresikan dalam empedu ke dalam saluran pencernaan. Sebagian besar bilirubin diekskresikan dalam tinja sebagai urobilinogen dan stercobilin (suatu produk dari pemecahan metabolisme urobilinogen).
Sekitar 10% urobilinogen diserap kembali ke dalam aliran darah dan diekskresikan oleh ginjal.
Banyak bayi dilahirkan dengan kadar bilirubin yang tinggi, menyebabkan kondisi yang disebut ikterus neonatal, yang menyebabkan perubahan warna kuning pada kulit dan mata bayi.
Kondisi ini terjadi karena pada saat lahir, hati sering kali belum sepenuhnya mampu memproses bilirubin. Ini adalah kondisi sementara, dan biasanya akan membaik dalam beberapa minggu.
Kegiatan
Penyakit kuning prehepatik
Pada penyakit kuning jenis ini, terjadi peningkatan produksi hemoglobin tak terkonjugasi, yang tidak dapat diproses oleh hati.
Hal ini disebabkan oleh pemecahan sel darah merah yang berlebihan, sehingga menyebabkan hiperbilirubinemia tak terkonjugasi.
Kerusakan hati tidak ada.
Penyakit kuning hati
Pada penyakit kuning hepatik atau hepatoseluler, kami menemukan kerusakan sel hati. Hati kehilangan kemampuannya untuk mengkonjugasi bilirubin. Dalam kasus-kasus di mana sirosis juga ada, beberapa tingkat penyumbatan terjadi.
Hal ini menyebabkan peningkatan bilirubin tak terkonjugasi dan terkonjugasi dalam darah, yang kadang-kadang disebut 'gambaran campuran'.
Ikterus posthepatik
Penyakit kuning pascahiperglikemik mengacu pada gangguan aliran empedu. Bilirubin tidak diekskresikan dan terkonjugasi di dalam hati, yang mengakibatkan hiperbilirubinemia terkonjugasi.
Tabel ini mencantumkan perwakilan utama menurut bentuk ikterus
| Ikterus prehepatik | Ikterus hati | Ikterus posthepatik |
|
|
|
gejala
Selain perubahan warna kuning pada kulit dan bagian putih mata, pasien mungkin menderita gejala lain:
- tinja berwarna terang
- urin berwarna gelap
- gatal pada kulit
- mual dan muntah
- pendarahan dubur
- diare
- demam dan menggigil
- kelemahan
- penurunan berat badan
- kehilangan nafsu makan
- kebingungan
- sakit perut
- sakit kepala
- pembengkakan pada kaki
- pembengkakan dan distensi perut akibat akumulasi cairan (asites)
Diagnostik
Ini diikuti dengan pengambilan sampel darah dan evaluasi parameter hati (ALT, AST, ALP, GGT).
Informasi lebih lanjut juga ada di artikel:Apa yang diungkapkan oleh tes hati? Apa arti dari nilai yang meningkat?
Selanjutnya, metode pencitraan seperti SONO/USG, ERCP, MRCP, CT, MRI (dan lainnya sesuai kebutuhan dan gejala yang terkait) dilakukan.
Penyakit paling umum yang menyebabkan penyakit kuning
Hepatitis virus
Hepatitis virus adalah infeksi yang menyebabkan peradangan dan kerusakan pada hati. Ada beberapa jenis hepatitis yang dikenal, yaitu virus hepatitis A, B, C, D, dan E. Virus-virus ini disebut sebagai virus hepatitis A, B, C, D, dan E.
Hepatitis A dan hepatitis E biasanya menyebar melalui kontak dengan makanan atau air yang telah terkontaminasi tinja orang yang terinfeksi.
Orang juga dapat tertular hepatitis E dengan mengonsumsi daging babi, daging rusa, atau kerang yang kurang matang.
Orang yang terinfeksi memiliki gejala 2 hingga 7 minggu setelah kontak dengan virus. Penderita hepatitis A biasanya sembuh setelah beberapa minggu tanpa pengobatan. Dalam beberapa kasus, gejalanya dapat bertahan hingga 6 bulan.
Gejala-gejala ini dapat meliputi:
- mata dan kulit kekuningan - penyakit kuning
- air seni berwarna kuning gelap
- diare
- kelelahan
- demam
- nyeri sendi
- kehilangan nafsu makan
- mual
- sakit perut
- muntah
Dalam kasus yang jarang terjadi, hepatitis A dapat menyebabkan gagal hati. Gagal hati akibat hepatitis A lebih sering terjadi pada orang dewasa berusia di atas 50 tahun dan pada orang yang memiliki penyakit hati lainnya.
Selain gambaran klinis yang khas, hepatitis A didiagnosis melalui tes darah untuk mengetahui adanya antibodi IgM terhadap hepatitis A.
Bagaimana cara melindungi diri saya dari virus hepatitis A? Dengan mendapatkan vaksinasi. Setelah mengatasi hepatitis A, pasien juga mendapatkan kekebalan seumur hidup.
Hepatitis B
Hepatitis B akut adalah infeksi jangka pendek. Pada beberapa orang, gejalanya dapat berlangsung selama beberapa minggu. Pada beberapa kasus, gejalanya dapat bertahan hingga 6 bulan. Terkadang tubuh dapat melawan infeksi dan virus menghilang.
Jika tubuh tidak dapat melawan virus, virus tidak hilang dan infeksi hepatitis B kronis terjadi. Sebagian besar orang dewasa sehat dan anak-anak di atas 5 tahun yang terkena hepatitis B akan sembuh dan tidak mengembangkan infeksi hepatitis B kronis.
Hepatitis B kronis adalah infeksi jangka panjang. Kemungkinan mengembangkan hepatitis B kronis lebih tinggi jika pasien terinfeksi virus saat masih kecil. Sekitar 90% anak-anak yang terinfeksi hepatitis B mengembangkan infeksi kronis.
Sekitar 25 hingga 50 persen anak-anak yang terinfeksi antara usia 1 dan 5 tahun mengalami infeksi kronis. Hanya sekitar 5 persen orang yang pertama kali terinfeksi saat dewasa yang mengalami hepatitis B kronis.
Infeksi hepatitis B lebih sering terjadi di beberapa bagian dunia, seperti Afrika sub-Sahara dan sebagian Asia. Di daerah-daerah ini, 8 persen atau lebih dari populasi terinfeksi.
Kemungkinan tertular hepatitis B lebih tinggi jika seorang anak lahir dari seorang ibu yang menderita hepatitis B. Virus ini dapat ditularkan dari ibu ke anak selama kelahiran.
Orang lebih mungkin tertular hepatitis B jika:
- memiliki infeksi HIV, karena hepatitis B dan HIV menyebar dengan cara yang sama
- mereka pernah tinggal bersama atau berhubungan seks dengan seseorang yang mengidap hepatitis B
- memiliki lebih dari satu pasangan seksual dalam 6 bulan terakhir atau memiliki riwayat penyakit menular seksual
- adalah laki-laki yang berhubungan seks dengan laki-laki
- adalah pengguna narkoba suntik
- bekerja dalam profesi seperti perawatan kesehatan di mana mereka bersentuhan dengan darah, jarum suntik, atau cairan tubuh di tempat kerja
- tinggal atau bekerja di fasilitas untuk orang dengan disabilitas perkembangan
- menderita diabetes
- menderita hepatitis C
- tinggal atau sering bepergian ke bagian dunia di mana hepatitis B umum terjadi
- pernah menjalani dialisis ginjal
- tinggal atau bekerja di penjara
- pernah menjalani transfusi darah atau transplantasi organ sebelum pertengahan tahun 1980-an
Komplikasi akut hepatitis B
Dalam kasus yang jarang terjadi, hepatitis B akut dapat menyebabkan gagal hati akut, yaitu suatu kondisi di mana hati tiba-tiba gagal berfungsi. Orang dengan gagal hati akut mungkin memerlukan transplantasi hati.
Komplikasi kronis hepatitis B
Hepatitis B kronis dapat menyebabkan:
- Sirosis - Jaringan parut menggantikan jaringan hati yang sehat dan mencegah hati berfungsi secara normal. Jaringan parut juga menghalangi sebagian aliran darah melalui hati. Ketika sirosis memburuk, hati mulai gagal.
- Gagal hati - Hati menjadi rusak parah dan berhenti berfungsi. Gagal hati adalah tahap terakhir dari penyakit hati. Orang dengan gagal hati mungkin memerlukan transplantasi hati.
- Kanker hati - Orang dengan hepatitis B kronis menjalani pemeriksaan darah dan ultrasonografi secara teratur. Mendeteksi kanker pada tahap awal akan meningkatkan peluang untuk menyembuhkannya.
Diagnosis hepatitis B meliputi riwayat medis, pemeriksaan fisik, dan tes darah untuk mendeteksi antibodi terhadap hepatitis B. Pemindaian ultrasonografi dilakukan, dan dalam kasus yang jarang terjadi, biopsi hati diperlukan.
Pengobatan hepatitis B hanya dimulai pada tahap kronis. Antiviral (lamivudine, adefovir, entecavir) dan peginterferon alfa-a2 (Pegasys) digunakan.
Bagaimana cara melindungi diri saya dari virus hepatitis B?
Vaksinasi memberikan perlindungan paling efektif terhadap hepatitis B. Selain vaksin virus hepatitis B, tersedia juga vaksin kombinasi yang juga memberikan perlindungan terhadap hepatitis A.
Vaksinasi yang sebenarnya mengikuti jadwal vaksinasi yang berbeda. Biasanya diperlukan 3 suntikan pada interval waktu yang berbeda. Mintalah dokter umum Anda untuk meresepkan dan memberikan vaksin.
Hepatitis C
Hepatitis C akut adalah infeksi jangka pendek. Gejalanya dapat berlangsung hingga 6 bulan. Terkadang tubuh Anda dapat melawan infeksi dan virusnya hilang.
Hepatitis C kronis adalah infeksi jangka panjang. Hepatitis C kronis terjadi ketika tubuh tidak dapat melawan virus. Sekitar 75 hingga 85 persen orang dengan hepatitis C akut mengembangkan hepatitis C kronis.
Diagnosis dini dan pengobatan hepatitis C kronis dapat mencegah kerusakan hati. Tanpa pengobatan, hepatitis C kronis dapat menyebabkan penyakit hati kronis, sirosis, gagal hati atau kanker hati.
Orang yang berisiko terkena hepatitis C:
- Pengguna narkoba suntik
- menerima transfusi darah atau menjalani transplantasi organ sebelum tahun 1992
- pasien dengan hemofilia dan menerima faktor pembekuan darah sebelum tahun 1987
- pasien dialisis
- bekerja dengan darah atau jarum yang terinfeksi
- tato atau tindikan
- bekerja atau tinggal di penjara
- lahir dari seorang ibu dengan hepatitis C
- terinfeksi HIV
- orang yang memiliki lebih dari satu pasangan seksual dalam 6 bulan terakhir atau yang pernah memiliki penyakit menular seksual di masa lalu
- laki-laki yang memiliki atau pernah berhubungan seks dengan laki-laki
- pasangan seksual dari orang yang terinfeksi
Diagnosis hepatitis C meliputi anamnesis, pemeriksaan fisik dan tes darah untuk mendeteksi antibodi hepatitis C, tes RNA hepatitis C, dan deteksi genotipe virus.
Pemeriksaan ultrasonografi dilakukan dan dalam kasus yang jarang terjadi, biopsi hati diperlukan.
Dalam pengobatan obat hepatitis C digunakan: interferon pegilasi, antivirus - ribavirin, daclatasvir, elbasvir, ledipasvir, ombitasvir, dasabuvir. Pengobatan berlangsung selama 8-24 minggu. Itu tergantung pada genotipe virus, tingkat keparahan kerusakan hati, pengobatan hepatitis C sebelumnya.
Bagaimana cara melindungi diri saya dari virus hepatitis C?
Tidak ada vaksinasi untuk melawan virus hepatitis C, tetapi masih dalam tahap pengembangan. Oleh karena itu, perlu mengikuti pedoman tertentu:
- Jangan berbagi jarum suntik atau bahan lain yang digunakan untuk membuat obat.
- Kenakan sarung tangan jika Anda harus menyentuh darah orang lain atau luka terbuka
- pastikan pembuat tato atau tindik Anda menggunakan instrumen steril dan tinta yang belum dibuka
- jangan berbagi barang pribadi seperti sikat gigi, pisau cukur, atau gunting kuku
- hindari perilaku seks bebas
Hepatitis D
Virus hepatitis D jarang terjadi. Infeksi hanya dapat terjadi pada infeksi virus hepatitis B.
Anda dapat melindungi diri Anda dari hepatitis D dengan melindungi diri Anda dari hepatitis B. Ini berarti mendapatkan vaksin hepatitis B.
Hepatitis D akut adalah infeksi jangka pendek. Gejala hepatitis D akut sama dengan gejala hepatitis jenis apa pun dan seringkali lebih parah.
Hepatitis D kronis adalah infeksi jangka panjang. Hepatitis D kronis terjadi ketika tubuh Anda tidak dapat mempertahankan diri dari virus dan virus tidak kunjung sembuh.
Komplikasi terjadi lebih sering dan lebih cepat pada orang dengan hepatitis B dan D kronis dibandingkan dengan orang yang hanya menderita hepatitis B kronis.
Penyakit kuning neonatal
Penyakit kuning adalah kondisi paling umum yang memerlukan perawatan medis dan rawat inap pada bayi baru lahir.
Kondisi ini memengaruhi hingga 60-85% bayi baru lahir.
Perubahan warna kuning pada kulit dan sklera pada neonatus dengan ikterus diakibatkan oleh akumulasi bilirubin tak terkonjugasi. Pada sebagian besar bayi, hiperbilirubinemia tak terkonjugasi mencerminkan fenomena sementara yang normal.
Namun, beberapa bayi dapat mengalami peningkatan kadar bilirubin serum yang berlebihan, dan hal ini perlu diwaspadai. Bilirubin tak terkonjugasi bersifat neurotoksik dan dapat menyebabkan kematian neonatal serta gejala sisa neurologis seumur hidup pada bayi yang bertahan hidup (kernikterus).
Faktor risiko penyakit kuning pada bayi baru lahir meliputi:
- Ras: Insiden lebih tinggi pada orang Asia Timur dan Indian Amerika dan lebih rendah pada orang Afrika/Afrika-Amerika.
- Geografi: Prevalensi lebih tinggi pada populasi yang tinggal di dataran tinggi, misalnya, orang Yunani yang tinggal di Yunani memiliki prevalensi yang lebih tinggi daripada mereka yang tinggal di luar Yunani.
- Risiko genetik dan keluarga: Prevalensi lebih tinggi pada bayi yang memiliki saudara kandung yang pernah mengalami ikterus neonatorum yang signifikan, dan terutama pada bayi yang kakak kandungnya pernah dirawat karena ikterus neonatorum. Prevalensi juga lebih tinggi pada bayi yang mengalami mutasi/ polimorfisme pada gen yang mengkodekan enzim dan protein yang terlibat dalam metabolisme bilirubin, serta lebih tinggi pada bayi yang mengalami defisiensi glukosa-6-fosfatase dehidrogenase (G-6-PD) homozigot maupun heterozigot, serta anemia hemolitik yang diturunkan. Kombinasi varian genetik tersebut dapat memperparah penyakit ikterus neonatorum.
- Nutrisi: insiden lebih tinggi pada bayi yang disusui atau menerima nutrisi yang tidak memadai. Mekanisme fenomena ini tidak sepenuhnya dipahami. Namun, jika nutrisi yang tidak memadai disertakan, peningkatan sirkulasi bilirubin enterohepatik mungkin berkontribusi pada perpanjangan penyakit kuning.
- Faktor ibu: Bayi dari ibu penderita diabetes memiliki insiden yang lebih tinggi. Penggunaan obat-obatan tertentu dapat meningkatkan insiden, sementara obat lain menurunkan insiden. Beberapa obat herbal yang diminum oleh ibu menyusui tampaknya dapat memperburuk penyakit kuning pada bayi.
- Berat badan lahir dan usia kehamilan: Insiden lebih tinggi pada bayi prematur dan bayi berat lahir rendah.
- Infeksi bawaan
Nilai bilirubin di atas 1,5 mg/dl (26 µmol/l) dianggap tidak normal. Penyakit kuning dimanifestasikan secara klinis pada nilai di atas 5 mg/dl (86 µmol/l).
Pengobatan
Tujuan pengobatan untuk hiperbilirubinemia tak terkonjugasi adalah untuk mempertahankan konsentrasi bilirubin dalam kisaran di mana risiko neurotoksisitas bilirubin rendah.
Pengobatan penyebab hiperbilirubinemia didasarkan pada pengobatan penyakit penyebabnya, dan hanya dapat dilakukan setelah diagnosis yang benar dari penyakit yang mendasari telah ditegakkan, setelah analisis diagnostik diferensial yang menyeluruh terhadap pasien berdasarkan riwayat, gejala klinis, tes laboratorium dan pencitraan.
Pengobatan simtomatik meliputi optimalisasi nutrisi enteral, fototerapi, transfusi tukar dan intervensi farmakologis.
Fototerapi mengurangi konsentrasi bilirubin. Fototerapi bekerja dengan degradasi ringan bilirubin di kulit menjadi produk tidak beracun yang dikeluarkan dari tubuh secara independen dari fungsi hati.
Radiasi cahaya dengan panjang gelombang tertentu bekerja pada bilirubin tak terkonjugasi dengan mengubahnya menjadi bentuk yang larut dalam air. Bentuk ini dapat dikeluarkan dari tubuh melalui urin.
Sindrom Gilbert
Sindrom Gilbert bukanlah penyakit dalam pengertian klasik, melainkan varian metabolisme bilirubin yang diturunkan secara umum dan jinak yang dapat terjadi pada hingga 6% populasi. Gen yang bermutasi disebut UGT1A1.
Orang dengan Sindrom Gilbert tidak menghasilkan enzim hati yang cukup untuk menjaga bilirubin pada tingkat normal. Akibatnya, kelebihan bilirubin menumpuk di dalam tubuh, dan mengakibatkan hiperbilirubinemia.
Gejala
Sekitar 1 dari 3 orang dengan Sindrom Gilbert tidak memiliki gejala. Mereka baru mengetahui bahwa mereka memiliki kondisi ini setelah menjalani tes darah untuk penyakit lain.
Di antara pasien yang memiliki gejala, gejala yang paling umum adalah penyakit kuning yang disebabkan oleh peningkatan kadar bilirubin dalam darah. Penyakit kuning dapat membuat kulit dan bagian putih mata menjadi kuning, tetapi tidak berbahaya.
Hal ini juga kadang-kadang terjadi pada orang dengan sindrom Gilbert:
- air seni berwarna gelap atau tinja berwarna tanah liat
- kesulitan berkonsentrasi
- pusing
- masalah pencernaan seperti sakit perut, diare, dan mual
- kelelahan
- gejala mirip flu, termasuk demam dan menggigil
- kehilangan nafsu makan
Diagnosis penyakit ini berfokus pada gambaran klinis yang khas dan tes darah:
- tes fungsi hati dan pengukuran kadar bilirubin.
- tes genetik untuk mengetahui adanya mutasi gen yang menyebabkan sindrom Gilbert
Prognosis
Penyakit kuning dapat menyebabkan penampilan kekuningan yang dapat mengkhawatirkan. Namun demikian, penyakit kuning dan sindrom Gilbert tidak memerlukan pengobatan.
Batu kandung empedu
Kantung empedu adalah organ berbentuk buah pir kecil di sisi kanan perut, tepat di bawah hati. Fungsinya adalah untuk menyimpan empedu yang terbentuk di dalam hati.
Batu yang terbentuk di dalam kandung empedu (kolesistolitiasis) dapat menyebabkan rasa sakit di sisi kanan atas perut atau di tengah-tengah di daerah perut.
Anda mungkin lebih sering mengalami nyeri kandung empedu setelah makan makanan berlemak tinggi seperti gorengan, tetapi nyeri dapat terjadi hampir setiap saat.
Rasa sakit yang disebabkan oleh batu empedu biasanya hanya berlangsung selama beberapa jam, tetapi bisa sangat parah.
Jika batu empedu tidak diobati atau tidak dikenali, gejalanya dapat memburuk. Gejalanya dapat meliputi:
- suhu tinggi
- detak jantung yang cepat
- menguningnya kulit dan bagian putih mata (penyakit kuning)
- kulit terasa gatal
- diare
- menggigil
- kebingungan
- kehilangan nafsu makan
Gejala-gejala di atas terjadi pada peradangan kandung empedu, ketika batu empedu berjalan ke saluran empedu (choledocholithiasis) atau pada pankreatitis (radang pankreas).
Batu kandung empedu dapat berupa batu kolesterol, yang terbentuk ketika ada kelebihan kolesterol, atau batu pigmen, yang terbentuk ketika ada kelebihan bilirubin. Batu kecil dengan empedu yang mengental di dalam kandung empedu disebut lumpur kandung empedu atau sludge.
Diagnosis bergantung pada USG abdomen atau CT scan abdomen. Pada kasus yang tidak jelas, diagnosis bergantung pada pemindaian radionuklida pada kantong empedu dan tes laboratorium dengan temuan hiperbilirubinemia (peningkatan bilirubin) dan parameter hati yang meningkat.
Pengobatan
Pengobatan pasien tanpa gejala meliputi obat pengencer empedu (asam deoksikolat dan ursodeoksikolat), spasmolitik (obat pereda kram) dan analgesik untuk mengatasi rasa sakit serta pengobatan antibiotik untuk peradangan.
Batu yang tersangkut di saluran empedu harus ditangani dengan ERCP (kolangioskopi retrograd endoskopik). ERCP dapat mengidentifikasi batu dan mengeluarkannya.
Pemecahan batu dengan ultrasonik (lithotripsy) sedang mengalami penurunan karena keberhasilannya yang kecil. Ketika terdapat sejumlah besar batu di dalam kandung empedu, pengangkatan kandung empedu paling sering dilakukan dengan kolesistektomi. Kolesistektomi dilakukan secara laparoskopi.
Bagaimana cara memperlakukannya: Penyakit kuning
Pengobatan penyakit kuning
SelengkapnyaHepatitis dirawat oleh
Nama lain
Sumber daya yang menarik