- emedicine.medscape.com - Penyakit tukak lambung
- webmd.com - Apa itu penyakit tukak lambung?
- gi.org - Tukak Lambung
- medlineplus.gov - Tukak Lambung
- healthline.com - Diet untuk Tukak Lambung
- webmd.com - Makanan terbaik dan terburuk untuk tukak lambung
Sakit maag: bisa jadi sangat tidak menyenangkan! Apa penyebab dan gejalanya?
Tukak lambung adalah luka terbuka pada lapisan dalam lambung. Salah satu gejalanya adalah rasa nyeri. Mengapa hal ini terjadi?
Gejala paling umum
- Sakit perut setelah makan
- Sakit perut
- Mual
- Penipisan
- Kotoran hitam
- Perut kembung - kembung
- Kembung - perut kembung
- Kegemukan
- Gangguan pencernaan
- Mulas - pirosis
- Tinja dengan darah - darah di dalam tinja
- Muntah setelah makan dan mual
- Muntah
- Muntah darah
karakteristik
Nyeri di perut bagian atas adalah gejala paling umum dari tukak lambung dan tukak duodenum, yang ditandai dengan sensasi seperti digerogoti atau terbakar dan terjadi setelah makan, dan biasanya muncul tak lama setelah makan untuk tukak lambung dan 2-3 jam setelah makan untuk tukak duodenum.
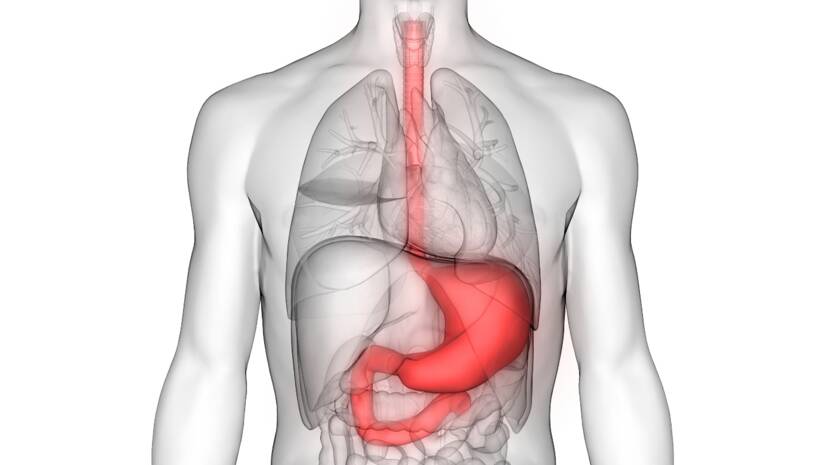
Anatomi dan fisiologi lambung
Lambung adalah organ seperti kantung di bagian atas saluran pencernaan antara kerongkongan dan usus kecil, yang memiliki sejumlah fungsi penting yang diperlukan untuk memulai proses pencernaan.
Lambung berfungsi sebagai organ penyimpanan makanan, memastikan pencampuran dan pencampuran makanan dengan asam lambung, dan mengatur jumlah makanan yang dilepaskannya ke dalam usus kecil.
Asam lambung memulai pencernaan dengan mendenaturasi makanan yang tertelan dan mendorong hidrolisis enzimatik protein. Selain fungsi-fungsi pencernaan ini, lambung juga berfungsi untuk mengurangi mikroorganisme yang tertelan karena sifat asam lambung yang sangat asam.
Selain itu, komponen asam lambung yang disebut faktor intrinsik mendorong penyerapan vitamin B12, yang penting untuk pematangan sel darah merah secara normal.
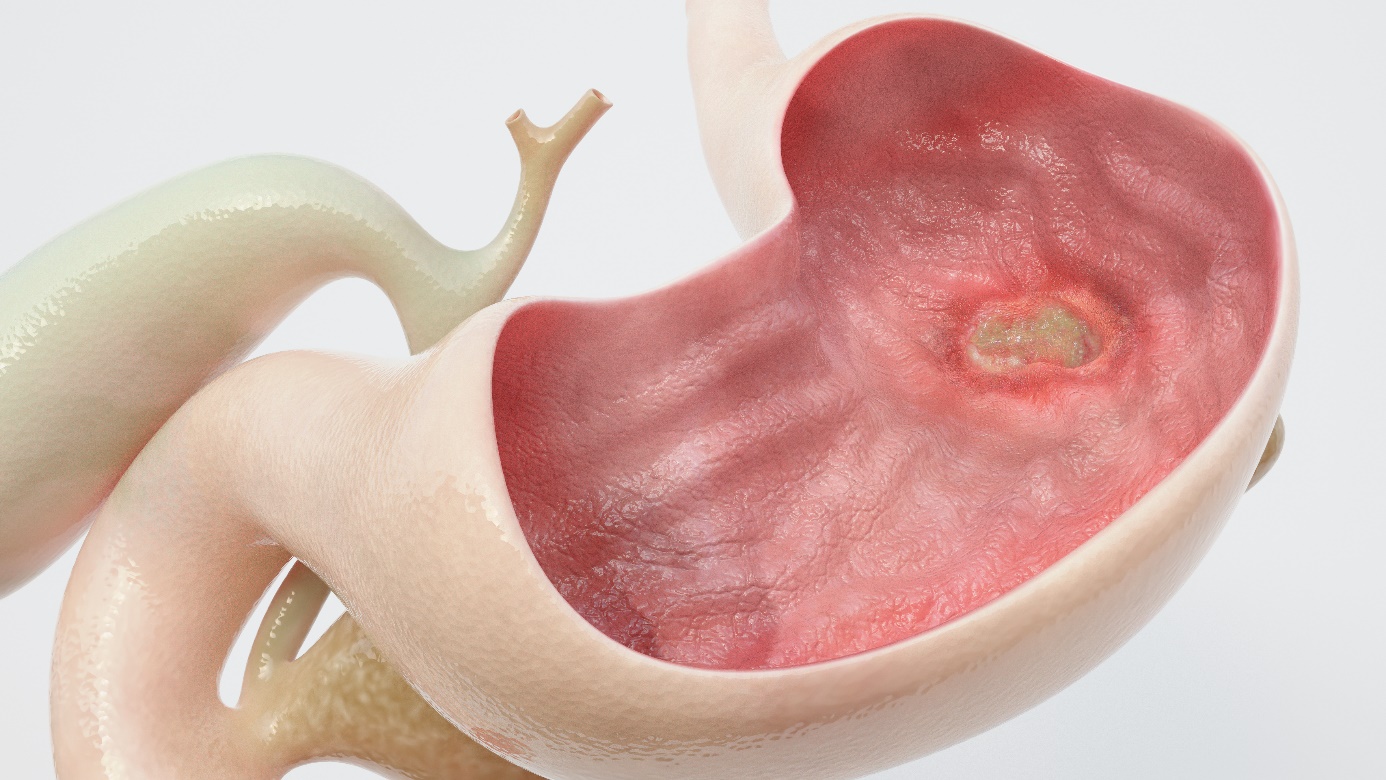
Definisi dan pembentukan tukak
Tukak lambung adalah kerusakan pada lapisan lambung atau duodenum yang melewati lapisan otot lambung. Tukak lambung terbentuk ketika lendir pelindung yang melapisi lambung menjadi tidak efektif.
Lambung menghasilkan asam klorida yang kuat yang membantu pencernaan makanan dan melindungi dari mikroba, serta mengeluarkan lapisan lendir tebal yang melindungi jaringan tubuh dari asam ini.
Jika lapisan lendir tidak mencukupi dan berhenti bekerja secara efektif, asam dapat merusak jaringan lambung dan menyebabkan tukak.
Kegiatan
- Infeksi Helicobacter pylori
- obat-obatan
- faktor gaya hidup
- stres fisiologis yang parah
- kondisi hipersekresi (lebih jarang terjadi)
- faktor genetik
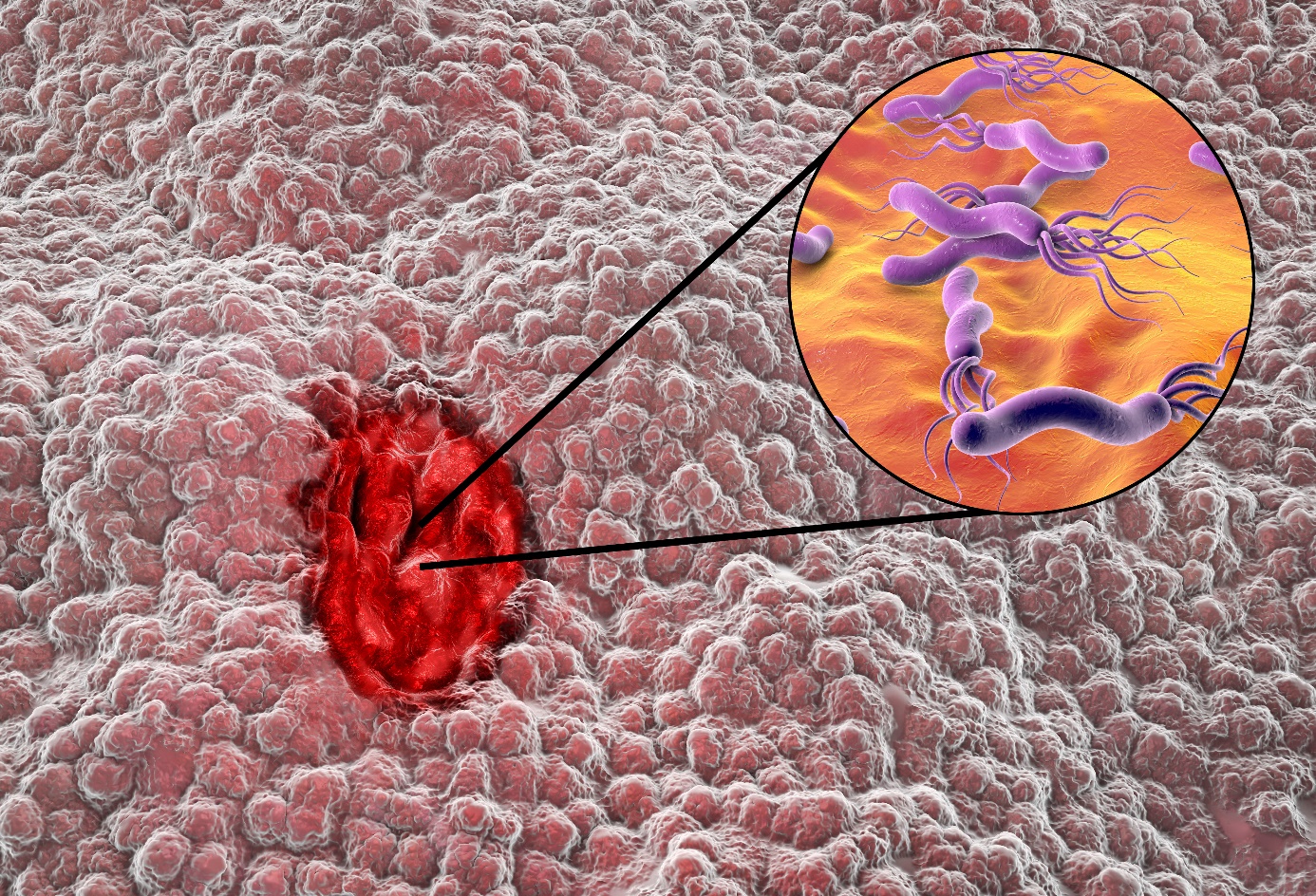
Infeksi Helicobacter pylori
Infeksi H. pylori dan penggunaan obat antiinflamasi nonsteroid (NSAID) adalah penyebab sebagian besar kasus penyakit tukak lambung.
Prevalensi infeksi Helicobacter pylori pada tukak lambung yang rumit (misalnya perdarahan, perforasi) secara signifikan lebih rendah dibandingkan dengan penyakit tukak lambung yang tidak rumit.
Obat-obatan
Penggunaan NSAID (obat antiinflamasi nonsteroid - asam asetilsalisilat, ibuprofen, flurbiprofen, ketoprofen, diklofenak, naproxen, indometasin, coxanes) adalah penyebab umum penyakit tukak lambung.
Obat-obat ini mengganggu penghalang permeabilitas mukosa, sehingga mukosa rentan terhadap kerusakan. Hingga 30% orang dewasa yang menggunakan NSAID mengalami efek samping gastrointestinal.
Faktor-faktor yang terkait dengan peningkatan risiko penyakit maag dengan penggunaan NSAID meliputi penyakit maag sebelumnya, usia yang lebih tua, jenis kelamin perempuan, dosis tinggi atau kombinasi NSAID, penggunaan NSAID dalam jangka panjang, penggunaan antikoagulan secara bersamaan, dan penyakit komorbiditas yang signifikan.
Menurut sebuah penelitian jangka panjang, pasien radang sendi berusia di atas 65 tahun yang secara teratur mengonsumsi aspirin dosis rendah mengalami peningkatan risiko dispepsia (gangguan pencernaan ) yang cukup parah sehingga memerlukan penghentian NSAID.
Oleh karena itu, pasien usia lanjut harus menggunakan NSAID dengan hati-hati.
Di Inggris, sebuah penelitian retrospektif dilakukan pada pasien yang memulai terapi asam asetilsalisilat dosis rendah sebagai pencegahan sekunder kejadian kardiovaskular (setelah infark miokard). Penelitian ini mengidentifikasi faktor risiko penyakit maag tanpa komplikasi pada pasien-pasien ini, termasuk yang berikut ini:
- riwayat penyakit maag sebelumnya
- penggunaan NSAID secara bersamaan, obat steroid oral atau penekan asam
- penggunaan tembakau
- stres
- depresi
- anemia
- kekurangan sosial
Gagasan ini pada awalnya kontroversial. Namun, sebagian besar bukti mendukung klaim bahwa H. pylori dan NSAID bekerja secara sinergis dalam kaitannya dengan perkembangan penyakit maag.
Sebuah meta-analisis menemukan bahwa pemberantasan H. pylori pada pengguna yang tidak pernah mendapatkan pengobatan NSAID sebelumnya dikaitkan dengan penurunan kejadian penyakit tukak lambung.
Prevalensi gastropati yang diinduksi NSAID pada anak-anak tidak diketahui. Namun, kemungkinan akan meningkat pada anak-anak dengan artritis kronis yang diobati dengan NSAID secara khusus. Laporan kasus telah menunjukkan ulserasi lambung akibat ibuprofen dosis rendah pada anak-anak, setelah hanya 1 atau 2 dosis.
Kortikosteroid saja tidak meningkatkan risiko penyakit tukak lambung, tetapi dapat meningkatkan risiko tukak lambung pada pasien yang secara bersamaan menggunakan NSAID.
Risiko perdarahan saluran cerna bagian atas dapat meningkat pada pengguna spironolakton diuretik atau antidepresan serotonin reuptake inhibitor.
Faktor gaya hidup
Bukti bahwa penggunaan tembakau merupakan faktor risiko tukak duodenum masih belum dapat disimpulkan. Saran peran patogenik dari merokok diberikan oleh temuan bahwa merokok dapat mempercepat pengosongan lambung dan mengurangi produksi bikarbonat di pankreas.
Namun, penelitian telah memberikan hasil yang bertentangan. Dalam satu penelitian prospektif terhadap lebih dari 47.000 pria dengan tukak duodenum, merokok tidak terbukti menjadi faktor risiko.
Namun, merokok selama infeksi H. pylori dapat meningkatkan risiko kekambuhan (kambuh) penyakit ulkus. Merokok merusak mukosa gastroduodenum, dan infiltrasi H. pylori lebih sering terjadi pada perut perokok.
Etanol diketahui menyebabkan iritasi mukosa lambung dan gastritis non-spesifik. Bukti bahwa konsumsi alkohol merupakan faktor risiko penyakit tukak lambung juga belum dapat disimpulkan.
Sebuah penelitian prospektif terhadap lebih dari 47.000 pria dengan ulkus duodenum tidak menemukan hubungan antara konsumsi alkohol dan ulserasi duodenum.
Hanya sedikit bukti yang menunjukkan bahwa asupan kafein dikaitkan dengan peningkatan risiko tukak lambung.
Stres fisiologis yang parah
Kondisi stres yang dapat menyebabkan penyakit tukak lambung termasuk luka bakar, trauma sistem saraf pusat (SSP), pembedahan, dan penyakit medis yang serius.
Penyakit sistemik yang parah, sepsis, hipotensi, gagal napas, dan beberapa cedera traumatis meningkatkan risiko tukak sekunder (stres).
Ulkus Cushing berhubungan dengan tumor otak atau trauma. Ulkus ini biasanya merupakan ulkus dalam tunggal yang rentan terhadap perforasi. Ulkus ini berhubungan dengan produksi asam lambung yang tinggi dan terletak di duodenum atau lambung.
Luka bakar yang luas berhubungan dengan tukak Cushing.
Ulkus stres dan perdarahan saluran cerna bagian atas (GIT) merupakan komplikasi yang semakin sering dijumpai pada anak-anak yang sakit kritis di ruang perawatan intensif.
Penyakit yang parah dan penurunan pH lambung dikaitkan dengan peningkatan risiko ulserasi lambung dan perdarahan.
Kondisi hipersekresi (lebih jarang terjadi)
Kondisi berikut ini adalah beberapa kondisi hipersekresi yang secara luar biasa dapat menyebabkan penyakit tukak lambung:
- Gastrinoma (Sindrom Zollinger-Ellison) atau neoplasia endokrin multipel tipe I (MEN-I).
- Hiperplasia sel G antral
- mastositosis sistemik
- leukemia basofilik
- fibrosis kistik
- sindrom usus pendek
- hiperparatiroidisme
Genetika
Lebih dari 20% pasien memiliki riwayat ulserasi dalam keluarga. Pada kontrol, angka ini hanya 5-10%. Selain itu, hubungan yang lemah antara ulkus duodenum dan golongan darah 0 telah diamati.
Selain itu, pasien yang tidak mengeluarkan antigen AB0 dalam air liur dan cairan lambung memiliki risiko yang lebih tinggi. Alasan asosiasi genetik yang jelas ini tidak jelas.
Ada hubungan genetik yang jarang terjadi antara hiperpepsinogenemia tipe I familial (fenotipe genetik yang menyebabkan peningkatan sekresi pepsin) dan tukak duodenum.
Namun, H. pylori dapat meningkatkan sekresi pepsin. Analisis retrospektif terhadap serum satu keluarga yang diteliti sebelum ditemukannya H. pylori menunjukkan bahwa kadar pepsin yang tinggi kemungkinan besar terkait dengan infeksi H. pylori.
Faktor etiologi lainnya
Salah satu dari faktor-faktor berikut ini dapat dikaitkan dengan penyakit tukak lambung:
- sirosis hati
- penyakit paru obstruktif kronik
- gastritis alergi dan gastritis eosinofilik
- infeksi sitomegalovirus
- penyakit cangkok-lawan-inang
- gastropati uremik
- Gastritis Henoch-Schönlein
- gastropati korosif
- penyakit celiac
- gastropati kandung empedu
- penyakit autoimun
- Penyakit Crohn
- gastritis granulomatosa lainnya (misalnya sarkoidosis, histiositosis X, tuberkulosis)
- gastritis phlegmonous dan gastritis emfisematosa
- infeksi lain termasuk virus Epstein-Barr, HIV, Helicobacter heilmannii, herpes simpleks, influenza, sifilis, Candida albicans, dan histoplasmosis
- obat kemoterapi seperti 5-fluorourasil (5-FU), metotreksat (MTX) dan siklofosfamid
- iradiasi lokal, yang menyebabkan kerusakan mukosa yang dapat menyebabkan ulkus duodenum
- penggunaan kokain menyebabkan vasokonstriksi lokal (penyempitan pembuluh darah), yang menyebabkan berkurangnya aliran darah dan dapat menyebabkan kerusakan mukosa
gejala
Riwayat
Riwayat infeksi H. pylori, konsumsi obat antiinflamasi nonsteroid (NSAID) atau merokok sangat penting untuk diagnosis yang benar.
Tukak lambung dan tukak duodenum biasanya tidak dapat dibedakan hanya berdasarkan riwayat saja, tetapi beberapa temuan dapat menunjukkan salah satunya.
Nyeri pada perut bagian atas adalah gejala yang paling umum dari tukak lambung dan tukak duodenum, yang ditandai dengan sensasi menggigit atau terbakar dan terjadi setelah makan. Nyeri ini biasanya muncul sesaat setelah makan untuk tukak lambung dan 2-3 jam kemudian untuk tukak duodenum.
Makanan atau antasida dapat meredakan nyeri tukak duodenum, tetapi hanya sedikit meredakan nyeri tukak lambung.

Tidak seperti nyeri tukak lambung, nyeri tukak duodenum sering membangunkan pasien di malam hari. Sekitar 50-80% pasien tukak duodenum mengalami nyeri di malam hari, sedangkan hanya 30-40% pasien tukak lambung yang mengalami nyeri di malam hari.
Nyeri biasanya mengikuti pola makan harian yang spesifik bagi pasien. Nyeri yang menjalar ke punggung mengindikasikan tukak lambung yang menembus ke bagian belakang lambung, yang diperumit oleh pankreatitis.
Pasien yang mengalami obstruksi (penutupan) saluran keluar lambung akibat tukak lambung atau duodenum kronis yang tidak diobati biasanya melaporkan rasa kenyang dan kembung yang berhubungan dengan mual dan muntah. Gejala-gejala ini terjadi beberapa jam setelah makan.
Tidak benar bahwa orang dewasa dengan obstruksi saluran lambung mengalami mual dan muntah segera setelah makan.
Manifestasi lain yang mungkin terjadi meliputi:
- Dispepsia (gangguan pencernaan), termasuk bersendawa, kembung dan intoleransi terhadap makanan berlemak
- mulas
- ketidaknyamanan dada
- hematemesis (muntah darah ) atau melena (tinja berwarna hitam ) akibat pendarahan di saluran pencernaan. Melena dapat terjadi secara intermiten selama beberapa hari atau dapat terjadi beberapa kali dalam satu hari
- Jarang, tukak yang berdarah dengan cepat dapat muncul dengan perdarahan rektum
- gejala yang konsisten dengan anemia mungkin ada (misalnya kelelahan, sesak napas)
- gejala yang timbul secara tiba-tiba (terutama nyeri) dapat mengindikasikan perforasi lambung
- Gastritis (radang lambung) atau tukak lambung yang disebabkan oleh obat antiinflamasi dan obat penghilang rasa sakit dapat tidak menunjukkan gejala, terutama pada pasien usia lanjut
Gejala-gejala yang mengkhawatirkan yang memerlukan rujukan segera untuk pemeriksaan oleh dokter spesialis gastroenterologi meliputi yang berikut ini:
- perdarahan atau anemia
- rasa kenyang sebelum waktunya
- penurunan berat badan yang tidak dapat dijelaskan
- disfagia progresif (kesulitan menelan) atau odynophagia (nyeri menelan)
- muntah berulang
- riwayat keluarga dengan kanker saluran cerna
Kondisi yang dapat menyerupai tukak lambung:
- kolangitis akut (radang saluran empedu)
- kolesistitis akut dan kolik bilier
- sindrom koroner akut (infark miokard)
- gastritis akut atau kronis
- divertikulitis
- esofagitis (radang kerongkongan)
- batu empedu
- penyakit refluks gastroesofagus
- penyakit radang usus (penyakit Crohn)
Diagnostik
Pengujian untuk Helicobacter pylori
Pengujian untuk infeksi H. pylori sangat penting dilakukan pada semua pasien dengan tukak lambung.
Tes endoskopi atau invasif untuk H. pylori meliputi tes urease cepat, histopatologi dan kultur. Tes urease cepat dianggap sebagai tes diagnostik endoskopi pilihan.
Keberadaan H. pylori dalam spesimen biopsi mukosa lambung terdeteksi dengan menguji produk bakteri urease. Tes antigen tinja mengidentifikasi infeksi H. pylori aktif dengan mendeteksi keberadaan antigen H. pylori dalam tinja.
Tes ini lebih akurat daripada tes antibodi dan lebih murah daripada tes napas untuk urea.
Jika tes urease cepat negatif dan kecurigaan tinggi terhadap H. pylori tetap ada (adanya tukak duodenum atau lambung), pemeriksaan histopatologi harus dilakukan dengan mengambil sampel dari lambung. Pemeriksaan ini sering dianggap sebagai kriteria standar untuk diagnosis infeksi H. pylori.
Antibodi (imunoglobulin G - IgG) terhadap H. pylori dapat diukur dalam serum, plasma atau darah lengkap. Namun, tes ini tidak cocok untuk diagnosis infeksi aktif. Antibodi tetap positif untuk waktu yang lama setelah infeksi.
Endoskopi
Endoskopi saluran pencernaan bagian atas adalah metode diagnostik yang lebih disukai untuk mendiagnosis pasien yang diduga menderita tukak lambung.
Metode ini sangat sensitif untuk mendiagnosis tukak lambung dan duodenum, dan memungkinkan dilakukannya biopsi dan pemeriksaan sitologi pada kasus tukak lambung untuk membedakan lesi jinak dan ganas, serta memungkinkan deteksi infeksi H. pylori dengan biopsi.

Pada endoskopi, tukak lambung tampak sebagai lesi mukosa soliter dengan dasar ulkus yang meninggi dan halus, yang sering kali terisi eksudat fibrinoid keputihan. Tukak bersifat soliter dan berbatas tegas, dan biasanya berdiameter 0,5-2,5 cm.
Ulkus jinak biasanya memiliki batas yang halus, teratur, dan membulat dengan dasar yang rata dan mukosa di sekelilingnya.
Ulkus ganas cenderung memiliki batas yang tidak teratur, bergerombol atau menjorok ke dalam. Massa ulkus sering kali menonjol di atas permukaan mukosa lainnya. Lipatan yang mengelilingi kawah ulkus sering kali berbentuk nodular dan tidak teratur.
Metode radiografi
Pada pasien dengan presentasi akut, radiografi dada mungkin berguna untuk mendeteksi udara bebas dalam rongga perut ketika dicurigai adanya perforasi.
Radiografi kontras ganda yang dilakukan oleh ahli radiologi yang berpengalaman dapat mendekati keakuratan diagnostik endoskopi saluran cerna bagian atas. Namun, radiografi ini telah banyak digantikan oleh endoskopi diagnostik bila tersedia.
Radiografi saluran cerna bagian atas tidak sesensitif endoskopi untuk mendiagnosis ulkus kecil (< 0,5 cm).
Tidak memungkinkan dilakukannya biopsi untuk menyingkirkan keganasan pada kasus tukak lambung atau untuk menilai infeksi H. pylori pada kasus tukak gastroduodenum.
Angiografi
Angiografi mungkin diperlukan pada pasien dengan perdarahan saluran cerna masif yang tidak dapat dilakukan endoskopi.
Agar angiografi dapat mengidentifikasi sumber perdarahan secara akurat, diperlukan laju perdarahan 0,5 ml/menit atau lebih tinggi.
Angiografi dapat mencitrakan sumber perdarahan dan dapat membantu memberikan terapi yang diperlukan dalam bentuk injeksi vasokonstriktor secara langsung.
Kadar gastrin serum
Bila dicurigai adanya sindrom Zollinger-Ellison, kadar gastrin serum puasa harus ditentukan pada kasus-kasus tertentu. Kasus-kasus ini meliputi:
- pasien dengan beberapa ulkus
- tukak yang terjadi di bawah duodenum
- riwayat keluarga yang kuat dengan penyakit tukak lambung
- tukak lambung yang berhubungan dengan diare, steatorrhoea atau penurunan berat badan
- tukak lambung yang tidak terkait dengan infeksi H. pylori atau penggunaan obat antiinflamasi nonsteroid
- tukak lambung yang berhubungan dengan hiperkalsemia (peningkatan kadar kalsium dalam darah) atau batu ginjal
- tukak yang resisten terhadap pengobatan
- tukak berulang setelah operasi
Biopsi dan temuan histologis
Biopsi
Biopsi tunggal memberikan akurasi 70% dalam diagnosis kanker lambung, tetapi 7 spesimen biopsi yang diperoleh dari margin dasar dan ulkus meningkatkan sensitivitas hingga 99%.
Sitologi kuas telah terbukti meningkatkan hasil biopsi. Metode ini mungkin sangat berguna jika pasien dengan kondisi perdarahan memiliki masalah dengan perdarahan saat biopsi.
Temuan histologis
Histologi tukak lambung tergantung pada durasinya. Permukaannya ditutupi dengan perubahan pembusukan dan inflamasi. Di bawah infiltrasi inflamasi ini, peradangan aktif dengan sel darah putih dan jaringan yang mati dapat terlihat.
Ketika mengevaluasi spesimen ulkus, temuan yang paling penting adalah sel-sel ganas yang mungkin ada dalam ulkus.
Diet untuk tukak lambung
Selain pengobatan, dokter sering menyarankan penderita tukak lambung untuk mengubah gaya hidup dan pola makan mereka sampai sembuh total.
Meskipun di masa lalu pasien disarankan untuk mengikuti diet hambar, penelitian saat ini tidak mendukung modifikasi diet ini sebagai sesuatu yang bermanfaat.
Meskipun makanan pedas mengiritasi beberapa penderita maag, dokter sekarang lebih menekankan pada diet tinggi serat, kaya akan sayuran dan buah.
Rekomendasi diet saat ini didasarkan pada penelitian. Beberapa makanan mengandung bahan yang melawan bakteri Helicobacter pylori, penyebab utama maag.
Serat dan vitamin A
Penelitian menunjukkan bahwa diet tinggi serat mengurangi risiko terkena maag. Baik serat tidak larut maupun serat larut menunjukkan hubungan ini. Ada hubungan yang lebih kuat antara diet tinggi serat larut dan berkurangnya risiko maag.
Makanan yang tinggi serat larut termasuk gandum, psyllium, kacang-kacangan, biji rami, barley, kacang-kacangan, serta beberapa sayuran dan buah-buahan seperti jeruk, apel, dan wortel.
Hasil penelitian yang melibatkan 47.806 pria ini menunjukkan bahwa diet yang kaya vitamin A dari semua sumber dapat mengurangi perkembangan maag. Diet tinggi buah-buahan dan sayuran memiliki efek yang sama, mungkin karena kandungan seratnya.
Penelitian pada hewan menunjukkan bahwa vitamin A meningkatkan produksi lendir di saluran pencernaan. Pertahanan mukosa yang terganggu dapat memungkinkan timbulnya tukak. Oleh karena itu, vitamin A mungkin memiliki efek perlindungan terhadap perkembangan penyakit tukak.
Sumber vitamin A yang baik termasuk hati, wortel, brokoli, ubi jalar, kubis, bayam, dan cole slaw.

Teh hijau dan makanan yang kaya flavonoid
Penelitian baru dari Cina menunjukkan potensi efek perlindungan teh hijau dan makanan kaya flavonoid lainnya terhadap gastritis kronis, infeksi H. pylori, dan kanker perut. Makanan ini cenderung memperlambat pertumbuhan H. pylori.
Selain itu, sebuah penelitian laboratorium baru-baru ini terhadap teh hijau, putih, oolong, dan teh hitam menunjukkan bahwa teh-teh tersebut memperlambat pertumbuhan H. pylori, dan pada saat yang sama, teh-teh tersebut tidak membahayakan spesies bakteri baik yang biasa ditemukan di dalam perut, termasuk L. acidophilus, L. plantarum, dan B. lungum.
Namun, ini adalah penelitian in vitro, yang berarti bahwa pengujian dilakukan secara langsung antara teh dan bakteri di laboratorium, sehingga tidak ada kesimpulan langsung yang dapat diambil tentang apa yang akan terjadi antara kedua zat tersebut dalam tubuh manusia.
Efek menguntungkan di laboratorium paling baik ketika teh diseduh selama lima menit penuh.
Makanan yang kaya akan flavonoid termasuk bawang putih, bawang bombay, serta buah dan sayuran berwarna-warni seperti cranberry, stroberi, blueberry, brokoli, wortel, dan kacang polong.
Kopi dan alkohol
Kopi berkafein dan tanpa kafein dapat meningkatkan produksi asam dan memperburuk gejala pada individu dengan penyakit maag. Minuman beralkohol dapat mengganggu lapisan pelindung di sepanjang saluran pencernaan dan menyebabkan peradangan dan pendarahan lebih lanjut.
Untuk meminimalkan gejala, penderita penyakit maag harus menghindari atau membatasi kopi dan alkohol.
Koktail jus cranberry
Minum hanya dua gelas koktail jus cranberry berukuran 250 ml sehari dapat mengurangi risiko pertumbuhan berlebih H. pylori di perut. Dalam konteks kekhawatiran tentang resistensi antibiotik, temuan ini sangat penting. Tanin cranberry memblokir bakteri tanpa membunuhnya.
Ketika antibiotik digunakan untuk membasmi infeksi, bakteri dapat bermutasi dan menjadi kebal terhadap pengobatan. Cranberry tidak memungkinkan bakteri untuk bertahan atau mengusirnya dari tubuh setelah mereka bertahan, sehingga mencegah peradangan.
Koktail dengan jus cranberry akan membantu Anda!
Toleransi makanan individu itu penting
Tidak ada bukti yang menunjukkan bahwa makanan pedas atau jeruk berpengaruh pada penyakit maag, meskipun beberapa orang melaporkan gejala yang memburuk setelah mengonsumsi jenis makanan ini.
Penting untuk mengetahui apa yang cocok untuk Anda.
Anda mungkin menyadari bahwa gejala Anda memburuk setelah makan makanan tertentu. Batasi makanan ini atau hindari sama sekali untuk mendapatkan kondisi terbaik Anda. Pastikan Anda tidak menghilangkan seluruh kelompok makanan.
Jika Anda menderita penyakit maag, fokuslah pada diet tinggi serat dan kaya akan sayuran, buah, dan biji-bijian.
Usahakan untuk makan setidaknya tujuh porsi sayur dan buah serta setidaknya lima porsi biji-bijian setiap hari. Pilihlah makanan yang merupakan sumber serat larut, vitamin A, dan flavonoid yang baik.
Pertimbangkan untuk memasukkan teh ke dalam daftar minuman harian Anda. Minumlah alkohol dalam jumlah sedang, dengan maksimum dua gelas per hari dan maksimum sembilan gelas per minggu untuk wanita (empat belas gelas untuk pria).
Apakah tukak lambung dapat dicegah?
Tukak lambung dapat dicegah dengan menghindari obat-obatan dan kebiasaan yang mengganggu pelindung lambung dan meningkatkan sekresi asam lambung, termasuk alkohol, merokok, aspirin, obat antiinflamasi nonsteroid, dan kafein.
Pencegahan infeksi H. pylori meliputi menghindari makanan dan air yang terkontaminasi dan mengikuti aturan kebersihan pribadi yang ketat. Cuci tangan Anda secara menyeluruh dengan air hangat dan sabun setiap kali Anda menggunakan toilet, mengganti popok, dan sebelum dan sesudah menyiapkan makanan.
Jika Anda membutuhkan pereda nyeri dan efek antiinflamasi dari aspirin atau NSAID, Anda dapat mengurangi risiko terkena tukak dengan cara-cara berikut:
- mencoba obat lain yang lebih lembut di lambung (misalnya parasetamol)
- kurangi dosis atau berapa kali Anda minum obat
- bicarakan dengan dokter Anda tentang bagaimana Anda dapat melindungi diri Anda sendiri
Mengikuti rekomendasi pengobatan dokter Anda dapat membantu mencegah kambuhnya tukak lambung, termasuk meminum semua obat yang diresepkan, terutama jika Anda memiliki infeksi H. pylori.
Bagaimana cara memperlakukannya: Tukak lambung - penyakit maag pada gastroduodenum
Apa pengobatan untuk tukak lambung? Obat-obatan untuk tukak lambung dan pembedahan
SelengkapnyaSakit maag dirawat oleh
Nama lain
Sumber daya yang menarik
Berita