- solen.sk - TUBERKULOSIS PADA AWAL ABAD KE-21 - PERSPEKTIF PRAKTIS, Ivan Solovič, Institut Tuberkulosis dan Penyakit Paru-Paru dan Bedah Toraks, Vyšné Hágy
- solen.sk - Tuberkulosis - masih menjadi masalah topikal, Dr. Ivan Solovič, CSc. dari Institut Tuberkulosis dan Penyakit Paru dan Bedah Toraks, Vyšné Hágy, Fakultas Kesehatan Universitas Katolik Ružomberok.
- Prosedur standar.
- ncbi.nlm.nih.gov - Tuberkulosis, Rotimi Adigun, Rahulkumar Singh
- pubmed.ncbi.nlm.nih.gov - Langkah-langkah penemuan Mycobacterium tuberculosis oleh Robert Koch, 1882, E. Cambau, M. Drancourt
- clinicalmicrobiologyandinfection.com - Dari jaman dahulu hingga ditemukannya basil tuberkel.
Tuberkulosis paru-paru: apa saja gejala, penyebab, dan penularan TB?
Tuberkulosis adalah salah satu penyakit menular yang paling ditakuti, terutama yang menyerang paru-paru. Bagaimana penyakit ini bermanifestasi? Apa saja penyebabnya? Apa saja penularan tuberkulosis dan bagaimana cara penularannya?
Gejala paling umum
- Malaise
- Nyeri dada
- Peningkatan suhu tubuh
- Kerohanian
- Kulit biru
- Berkeringat
- Gangguan pencernaan
- Batuk kering
- Kelelahan
- Batuk lembab
- Batuk lendir
- Batuk darah
karakteristik
"Jika pentingnya suatu penyakit diukur dari jumlah korban, bahkan penyakit menular yang paling ditakuti, seperti wabah dan kolera, akan tetap berada jauh di belakang TBC" Robert Koch, 24 Maret 1882.
Dari organ-organ ekstrapulmoner, penyakit ini paling sering menyerang pleura, kelenjar getah bening, sistem saraf pusat, tulang, persendian, saluran kemih, sistem pencernaan, atau kulit.
Masalah utama saat ini adalah meningkatnya kejadian TB yang resisten. Bakteri dapat melawan obat antituberkulosis yang paling bakterisidal sekalipun dalam berbagai kombinasinya.
Pengobatan tuberkulosis sangat spesifik dan menantang.
Dibutuhkan pengawasan ahli, kepatuhan terhadap rejimen dosis yang ketat dan jadwal pengobatan dengan obat antituberkulosis yang efektif.
Karakteristik Tuberkulosis
Tuberkulosis (TB) adalah penyakit bakteri menular yang disebabkan oleh Mycobacterium tuberculosis.
Paleomikrobiologi bertanggung jawab atas penemuan agen penyebab tuberkulosis.
Ini adalah ilmu yang berhubungan dengan analisis organisme yang sudah mati. Agen penyebab tuberkulosis telah ditemukan pada kerangka hewan dan manusia yang berusia ribuan tahun.
Ilmuwan paling terkenal yang terkait dengan penemuan ini adalah dokter Jerman, Robert Koch.
Namun, ia tidak sendirian dalam penemuan ini, ia dibantu oleh karya ilmiah sebelumnya dari dokter Prancis Jean-Antoine Villemine, yang menemukan bahwa tuberkulosis adalah penyakit yang menular, dan merancang prosedur pewarnaan mikrobiologis baru dan prosedur kultur baru.
Berkat temuan-temuan baru ini, Robert Koch dapat mengumumkan kepada Berlin Physiological Society pada tanggal 24 Maret 1882 bahwa ia telah menemukan mikroorganisme yang menyebabkan tuberkulosis yang mematikan dan ditakuti. Ia kemudian menyebut mikroorganisme baru ini sebagai "tuberculovirus".
Baru pada tahun 1883, bakteri ini diberi nama yang sekarang, Mycobacterium tuberculosis.
Penyakit ini terutama menyerang paru-paru, tetapi penyakit luar paru juga sering terjadi.
Bentuk-bentuk tuberkulosis paru yang paling umum
- TB paru infiltratif ditandai dengan infiltrat paru inflamasi yang membentuk banyak efusi dan cenderung mengalami kaseinisasi dengan cepat. TB ini mempengaruhi bagian mana pun dari paru-paru.
- Tuberkuloma termasuk dalam bentuk infiltratif. Pada foto rontgen dada, tuberkuloma tampak sebagai massa tunggal, bulat dan berbatas tegas. Bagian tengahnya mungkin runtuh, yaitu mengalami kalsifikasi.
- Tuberkulosis paru kavernosa (diseminata) adalah bentuk tuberkulosis yang sangat parah yang timbul dari infiltrasi paru akibat disintegrasi (nekrosis) tuberkuloma kaseosa. Pasien kemudian batuk massa nekrotik.
- TB paru nodular sering muncul tanpa gejala atau dengan gambaran klinis yang sangat buruk. Banyak nodul ditemukan di paru-paru.
- Pneumonia tuberkulosis adalah bentuk TB yang sangat progresif, ditandai dengan timbulnya gejala yang cepat seperti demam, sesak napas, sesak nafas dan batuk yang disertai dengan dahak, dahak bernanah dan mengandung banyak sekali mikobakteri.
- TB paru milier ditandai dengan terbentuknya nodul kecil berukuran hingga 1 mm, yang menyebar melalui penyebaran hematogen (darah) ke organ-organ lain di seluruh tubuh, dan hasilnya adalah bentuk umum dari penyakit ini. Penyakit ini dapat bervariasi dari subfebris ringan hingga dramatis dengan gangguan pernapasan yang dominan, dan juga dapat muncul sebagai sepsis dengan takikardia, hipotensi, dan hepatosplenomegali (sepsis Landouzy).
Tuberkulosis ekstrapulmoner
Bentuk tuberkulosis ekstraparu relatif lebih jarang terjadi, namun dapat memengaruhi organ atau jaringan apa pun.
Biasanya timbul melalui penyebaran hematogen (darah) mikobakteri dari situs utama yang terlokalisasi di paru-paru.
- Radang selaput dada tuberkulosis - Salah satu TB luar paru yang paling umum.
- Limfadenitis tuberkulosis - Ini adalah keterlibatan kelenjar getah bening, biasanya serviks, yang bengkak tanpa rasa sakit.
- TB pada tulang dan sendi - Tulang belakang paling sering terkena, penyakit ini disebut spondilitis tuberkulosa - Penyakit Pott's. Tulang belakang dan cakram intervertebralis terpengaruh.
- TB pada sistem saraf pusat - Bentuk penyakit yang mengancam jiwa. Meningitis tuberkulosis (basilar) terjadi dengan manifestasi TB milier.
- TB pada sistem urogenital - Mempengaruhi ginjal, ureter dan kandung kemih.
- Salpingitis TB - Dapat menyebabkan kemandulan pada wanita.
- TB pada sistem pencernaan - Menyerang usus, kelenjar getah bening perut atau peritoneum. Gejalanya meliputi nyeri perut, keluarnya cairan dari perut dan penurunan berat badan.
- TB pada kulit - Diwujudkan dengan terbentuknya bisul atau bintil.
- TB pada organ indera - Mata dan komponennya dapat terpengaruh, tetapi juga telinga ketika terjadi peradangan yang merusak pada telinga tengah dan dalam.
Dalam beberapa dekade terakhir, upaya global bersama telah berhasil memberantas sebagian TB.
Pada tahun 2017, Organisasi Kesehatan Dunia (WHO) memperkirakan bahwa kejadian tuberkulosis secara global menurun sebesar 1,5% per tahun.
Jumlah kematian akibat penyakit ini juga menurun secara signifikan. Dari tahun 2000 hingga 2015, jumlah kematian akibat TBC menurun sebesar 22%.
Kegiatan
Anggota lain dari kelompok ini termasuk misalnya
- Mycobacterium africanum
- Mycobacterium bovis
- Mycobacterium microti
Sebagian besar mikroorganisme bernama lain ini diklasifikasikan sebagai non-tuberkulosis atau yang disebut sebagai mikobakteri atipikal.
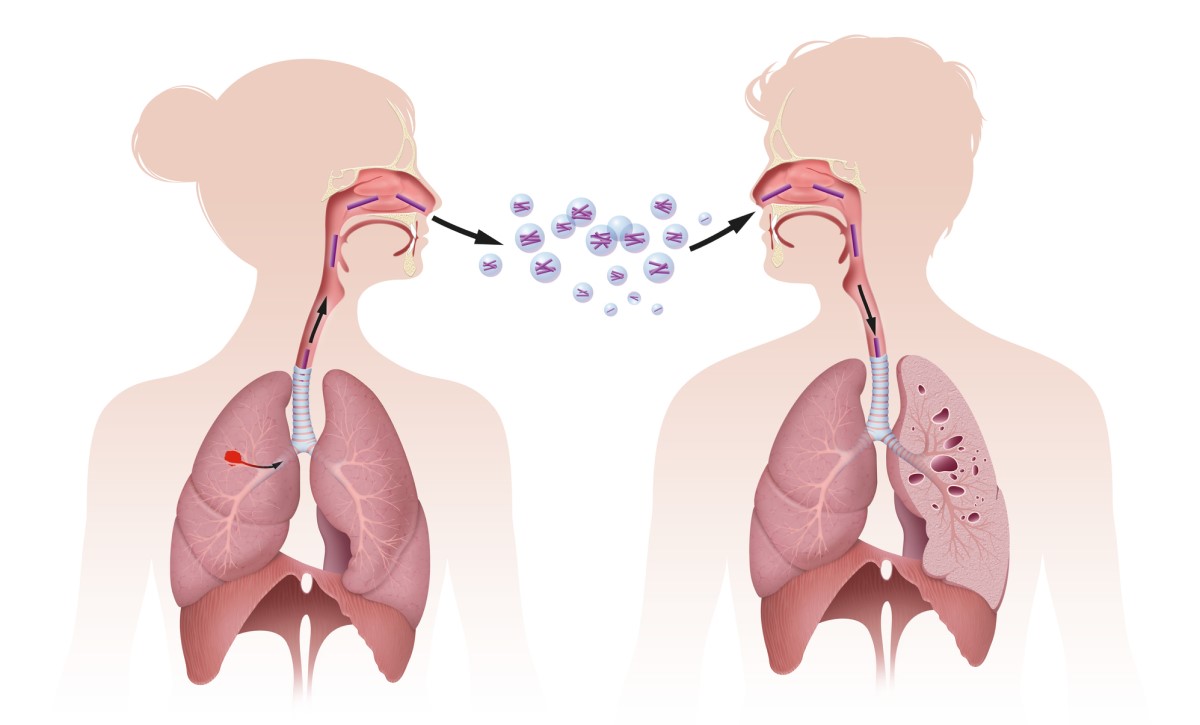
Manusia dapat terinfeksi dengan beberapa cara:
- melalui inhalasi
- rute kering - menghirup debu yang terinfeksi
- rute basah - yang disebut infeksi droplet, ini adalah menghirup tetesan aerosol yang mengandung bakteri
- melalui inokulasi - kontak langsung dengan bakteri yang masuk ke dalam aliran darah melalui kulit atau selaput lendir yang rusak, misalnya oleh petugas kesehatan, ahli bedah, ahli patologi, dll.
- Rute pencernaan - infeksi dari makanan yang terkontaminasi pada TB sapi yang tersebar luas, melalui susu dan produk susu yang tidak dipasteurisasi dan tidak dimasak
M. tuberculosis adalah bakteri yang sangat mudah menular.
Ada sekelompok orang yang secara signifikan lebih rentan terhadap infeksi ini, termasuk pasien yang terpapar dengan faktor risiko utama infeksi, yaitu mereka yang mengalami penurunan kekebalan seluler dan karenanya mengalami penekanan kekebalan.
Faktor risiko utama meliputi:
- Faktor sosial-ekonomi seperti kemiskinan, kurangnya akses ke layanan kesehatan, rendahnya tingkat kebersihan, malnutrisi, dan perang, yang terkait dengan migrasi penduduk dan kekurangan global.
- Pasien yang mengalami imunosupresi, misalnya pasien HIV positif atau AIDS, pengobatan imunosupresi yang kronis dan berkepanjangan, misalnya kortikosteroid, antibodi monoklonal terhadap faktor nekrosis tumor, sistem kekebalan tubuh yang tidak berkembang dengan baik pada bayi prematur, bayi yang baru lahir, atau orang dengan defisiensi imun bawaan primer.
- Pekerjaan yang berisiko, misalnya penambang, pekerja konstruksi (risiko pneumokoniosis dan silikosis), tetapi juga pekerja kesehatan dan sosial yang lebih mungkin bertemu dengan pembawa potensial penyakit ini.
Faktor risiko yang baru-baru ini ditemukan termasuk penggunaan antibodi monoklonal, yang ditujukan untuk melawan sitokin inflamasi yang disebut tumor necrosis factor alpha (TNF-alpha). Antibodi monoklonal ini digunakan untuk mengobati penyakit inflamasi autoimun. Pengobatan ini juga dikenal sebagai terapi biologis.
Contoh agen ini termasuk obat-obatan:
- infliximab
- adalimumab
- etanercept
- golimumab
Penyakit yang diobati dengan antibodi monoklonal ini termasuk, misalnya, artritis reumatoid, artritis psoriatis, ankylosing spondylitis (yang disebut penyakit Bechterew), psoriasis, penyakit Crohn, kolitis ulserativa, uveitis non-infeksius, dan hidradenitis supurativa.
Pasien yang menggunakan salah satu dari obat ini harus diskrining untuk mengetahui adanya TB laten sebelum pengobatan. Mereka harus dipantau secara teratur selama pengobatan untuk mengetahui adanya reaktivasi penyakit.
Tubuh secara efektif dapat mencegah penyebaran infeksi TB di dalam tubuh. Namun, kemampuan ini dipengaruhi oleh status kekebalan tubuh seseorang, faktor genetik, dan apakah pajanannya primer atau sekunder.
Faktor-faktor virulensi M. tuberculosis yang berkembang dengan baik menyulitkan sel-sel kekebalan tubuh, terutama makrofag alveolar, untuk melawan patogen.
Faktor virulensi yang paling penting adalah kandungan asam mikolat yang tinggi dalam selubung luar bakteri. Penghalang pelindung seperti itu membuat fagositosis, yaitu konsumsi bakteri oleh sel kekebalan (makrofag alveolar), menjadi lebih sulit.
Tuberkulosis yang resistan terhadap berbagai jenis obat (MDR-TB) dan tuberkulosis yang sangat resistan terhadap berbagai jenis obat (XDR-TB)
Ada dua jenis M. tuberculosis 'luar biasa' yang menimbulkan risiko yang sangat tinggi bagi pasien. Hal ini terutama disebabkan oleh resistensinya terhadap obat antituberkulosis yang umum tersedia dan telah terbukti.
MDR-TB
Ini adalah bentuk tuberkulosis yang disebabkan oleh strain mikobakteri yang telah mengembangkan resistensi atau kekebalan terhadap obat antituberkulosis yang umum.
Tuberkulosis ini merupakan masalah khusus pada populasi HIV/AIDS.
Suatu bentuk MDR-TB didiagnosis ketika resistensi terhadap beberapa obat antituberkulosis ditunjukkan, termasuk setidaknya dua obat antituberkulosis standar, yaitu rifampisin atau isoniazid.
Sebagian besar kasus TB-MDR disebut TB-MDR primer, yang secara langsung disebabkan oleh infeksi patogen yang resisten.
Namun, sekitar 25% pasien memiliki bentuk TB-MDR yang didapat.
Ini terjadi ketika seorang pasien terinfeksi dengan M. tuberculosis yang umum tetapi mengembangkan resistensi terhadap bakteri tersebut selama pengobatan tuberkulosis.
Alasan munculnya resistensi yang didapat pada inang adalah pengobatan tuberkulosis yang tidak tepat, penggunaan antibiotik yang tidak tepat, dosis yang tidak memadai dan kegagalan untuk memberikan waktu yang cukup untuk penyembuhan dan kembali ke pengobatan.
XDR-TB
Ini adalah jenis TB-MDR yang paling serius dan berbahaya.
Bakteri M. tuberculosis ini resisten terhadap setidaknya empat obat antituberkulosis, termasuk resistensi terhadap rifampisin, isoniazid, dan resistensi terhadap dua obat antituberkulosis modern.
Obat antituberkulosis modern adalah fluoroquinolones (levofloxacin dan moxifloxacin) dan aminoglikosida suntik lini kedua (kanamisin, kapreomisin, dan amikasin).
Penyebab XDR-TB mirip dengan penyebab MDR-TB, tetapi kejadian XDR-TB jauh lebih jarang.
Resistensi antibiotik: mengapa harus meminumnya dengan tepat dan sesuai resep dokter Anda?
gejala
Gejala pada awal infeksi meliputi:
- peningkatan kelelahan
- malaise, kelelahan
- penurunan berat badan
- suhu sedikit meningkat
- keringat malam
- pucat di wajah
- batuk, yang pada awalnya kering, kemudian menjadi lembab dengan dahak berlendir (batuk), mungkin juga bercampur darah
Gejala penyakit yang lebih lanjut meliputi:
- Sensasi subyektif berupa sesak napas dan sesak napas, yang sering kali terjadi bersamaan dengan efusi pleura
- nyeri dada terjadi ketika pleura terpengaruh
- batuk kronis dengan batuk darah dalam jumlah besar (hemoptisis)
- penurunan berat badan yang nyata dan pengecilan seluruh tubuh
Diagnostik
- kita mulai dengan riwayat pasien secara menyeluruh
- penilaian ahli mengenai situasi epidemiologi, latar belakang pasien, kewarganegaraan, pekerjaan, dan lain-lain adalah penting.
- pemeriksaan fisik, yang meliputi khususnya pemeriksaan saluran pernapasan, kulit, sistem saraf, dll.
- pemeriksaan pencitraan, terutama foto rontgen paru atau CT scan, sangat berguna dalam diagnosis TB
- pemeriksaan mikrobiologi bahan biologis, misalnya dahak atau urin
- pemeriksaan endoskopi (bronkoskopi)
- pemeriksaan histologis sampel biologis dari jaringan yang terkena TB
- tes skrining
Tes skrining
Tes skrining TB yang paling umum digunakan meliputi:
1. Tes kulit tuberkulin, yaitu tes Mantoux.
Tes ini memberikan informasi tentang paparan pasien terhadap tuberkulosis.
Tes ini dilakukan dengan menyuntikkan PPD (turunan protein yang dimurnikan) ke dalam kulit pasien. Reaksi kulit, yaitu pembengkakan (induksi) pada tempat penyuntikan di atas permukaan kulit, diamati. Ukuran 'jerawat' diukur. Kemerahan belaka tidak dianggap sebagai reaksi yang signifikan.
Berdasarkan reaksi kulit ini, tes dievaluasi.
Hasilnya diinterpretasikan sehubungan dengan risiko paparan pasien secara keseluruhan.
Pasien dibagi menjadi 3 kelompok:
- Pasien risiko rendah - Mereka yang memiliki risiko paparan minimal dianggap positif untuk tes Mantoux hanya jika ukuran pembengkakan adalah 15 mm atau lebih.
- Pasien risiko menengah - Jika seseorang memiliki kemungkinan terpapar, tes mereka dianggap positif jika ukuran indurasi lebih besar dari 10 mm.
- Risiko tinggi - Pasien dengan probabilitas tinggi misalnya pasien HIV positif, pasien yang diketahui menderita TB sebelumnya atau diketahui pernah kontak dengan pasien yang menderita batuk kronis. Untuk kelompok orang ini, tes Mantoux dianggap positif jika ukuran indurasi lebih besar dari 5 mm.
Tes Mantoux memberikan informasi mengenai paparan atau TB laten. Tes ini tidak memiliki spesifisitas yang memadai. Oleh karena itu, pasien harus menjalani pemeriksaan lain seperti rontgen dada dan pemeriksaan ulang dengan dokter. Selain itu, tes ini dapat memberikan hasil positif palsu pada orang yang telah terpapar vaksin BCG.
2. Tes pelepasan interferon (Tes Quantiferon)
Tes ini merupakan tes skrining TB yang mirip dengan tes Mantoux, dan memiliki keunggulan spesifisitas yang lebih tinggi dengan sensitivitas yang sama dengan tes Mantoux.
Prinsip tes ini adalah menguji tingkat sitokin inflamasi, terutama interferon gamma.
Keuntungan lainnya adalah cara tes ini dilakukan. Tes Quatiferon hanya memerlukan satu kali pengambilan darah. Ini berarti bahwa pasien tidak mengalami trauma dengan kunjungan tambahan ke dokter, terutama jika penyakit lain, seperti HIV, perlu dites dari darah (dengan persetujuan pasien).
Tes ini lebih mahal daripada Mantoux, dan juga membutuhkan keahlian teknis yang lebih tinggi untuk melakukannya.
Skrining untuk pasien dengan gangguan sistem kekebalan berbeda karena kekebalan mereka merespons tes secara berbeda.
Pada pasien dengan gangguan sistem imun, tes Mantoux dapat memberikan hasil negatif palsu akibat alergi kulit, yaitu berkurangnya respons kekebalan tubuh. Oleh karena itu, reaksi Quantiferon lebih disukai pada pasien ini.
Pentingnya tes skrining
Hasil tes skrining yang positif berarti bahwa pasien telah melakukan kontak dengan tuberkulosis, yaitu telah terpapar dengan penyakit ini. Pasien seperti itu memiliki kemungkinan besar untuk mengembangkan tuberkulosis aktif dalam waktu dekat.
Pasien dengan hasil tes positif memiliki risiko 2% hingga 10% terkena penyakit aktif tanpa pengobatan.
Pada saat yang sama, orang seperti itu harus menjalani pencitraan paru-paru, setidaknya rontgen dada. Pasien yang berisiko terkena tuberkulosis laten harus diobati secara profilaksis dengan isoniazid.
Kursus
Tuberkulosis primer adalah suatu bentuk penyakit di mana endapan tuberkulosis, yang dikenal sebagai infark GHO, terbentuk di bagian tengah paru-paru. Endapan tuberkulosis ini dan kelenjar getah bening yang berdekatan yang juga terkena tuberkulosis membentuk kompleks GHO.
Pada sebagian besar orang yang terinfeksi, kompleks Ghon masuk ke dalam keadaan laten, yang berarti penyakit ini tidak aktif selama bertahun-tahun. Keadaan ini disebut tuberkulosis laten.
Tuberkulosis laten dapat aktif kembali, terutama setelah penekanan kekebalan pada inang.
Sebagian kecil orang yang terinfeksi akan mengembangkan penyakit aktif segera setelah terpapar pertama kali. Bentuk ini disebut tuberkulosis progresif primer. Tuberkulosis progresif primer terutama terjadi pada anak-anak, orang yang kurang gizi, pasien yang mengalami penekanan kekebalan tubuh, dan orang yang telah menggunakan kortikosteroid dalam waktu yang lama.
Pada kebanyakan orang, tuberkulosis berkembang setelah periode laten yang panjang.
Tuberkulosis laten dapat berlangsung selama beberapa tahun setelah infeksi primer awal. Bentuk ini disebut tuberkulosis sekunder.
Tuberkulosis sekunder adalah infeksi tuberkulosis laten yang diaktifkan kembali. Lesi tuberkulosis sekunder, tidak seperti tuberkulosis primer, terletak di apeks paru-paru.
Beberapa orang dengan tuberkulosis sekunder telah terinfeksi ulang dengan M. tuberculosis, yaitu telah terinfeksi ulang.

Hari dan hari libur dunia, internasional, dan hari libur yang berhubungan dengan kesehatan
Bagaimana cara memperlakukannya: Tuberkulosis paru-paru - TB
Pengobatan tuberkulosis: bagaimana cara mengobati, obat apa yang efektif? ATB dan prinsip-prinsip lainnya
SelengkapnyaTuberkulosis paru-paru dirawat oleh
Nama lain
Sumber daya yang menarik
Berita